این مقاله به بررسی الزامات اخلاقی اثربخشی هزینه (Cost-effectiveness) به عنوان یک ابزار اصلی برای توصیف رابطه بین منابع و نتایج میپردازد و نشان میدهد که نادیده گرفتن این موضوع چه مضرات اخلاقی برای نظام سلامت جهانی به دنبال دارد.
اثربخشی یا سودمندی هزینه یکی از مهمترین مسائل اخلاقی در نظام سلامت جهانی است. این سخن از آنجا تعجببرانگیز به نظر میرسد که مباحث پیرامون اخلاق سلامت جهانی عموماً حول مسائل سنتیتری همچون عدالت اجتماعی، برابری و آزادی متمرکز است. هرچند این موضوعات اخلاقی نیز اهمیت دارند، اما اغلب تحتالشعاع اثربخشی هزینه قرار میگیرند. در مقاله حاضر توضیح میدهیم که اثربخشی هزینه چطور اتفاق میافتد و چه معنا و مفهومی برای سلامت جهانی دارد.
چشمانداز اثربخشی هزینه در سلامت جهانی
اهمیت اثربخشی هزینه از این واقعیت نشأت میگیرد که بین مداخلات بهداشتی تفاوت بسیار زیادی وجود دارد. اجازه دهید با یک مثال ساده نشان دهیم که این چطور به یک ملاحظه اخلاقی تبدیل میشود. فرض کنید یک بودجه 40 هزار دلاری در اختیار داریم که میتوانیم بنا به تمایل آن را برای مقابله با نابینایی هزینه کنیم. یکی از کارهایی که میتوان انجام داد تهیه سگهای راهنما برای افراد نابینا در آمریکاست تا به آنها در غلبه بر ناتوانی جسمیشان کمک شود. هزینه این کار به دلیل آموزش مورد نیاز برای سگ و گیرنده آن حدود 40 هزار دلار است.
اما گزینه دیگر پرداخت هزینههای جراحی برای بهبود اثرات عفونت چشمی تراخم (trachoma) در آفریقاست. این هزینه کمتر از 20 دلار برای هر بیمار تحت درمان برآورد شده است. گزینههای متعدد دیگری نیز وجود دارد، اما برای سهولت کار اجازه دهید فقط این دو گزینه را در نظر بگیریم.

بنابراین میتوان از کل بودجه برای تهیه یک سگ راهنما جهت کمک به یک شخص و غلبه بر مشکل نابینایی وی استفاده کرد یا اینکه از این بودجه برای معالجه بیش از 2 هزار فرد مبتلا به نابینایی بهره گرفت. اگر تصور کنیم که افراد ارزش اخلاقی برابری دارند، گزینه دوم بیش از 2 هزار برابر بهتر از گزینه اول است. به عبارت دیگر، گزینه اول حدود 99.95 درصد از ارزشی که میتوانست تولید شود را هدر میدهد. این مثال نکته اصلی بحث را روشن میسازد، اما از برخی جهات نیز غیرواقعبینانه است. نخست آنکه به ندرت پیش میآید اقدامات درمانی در مناطق دیگر (در این مثال آفریقا) جایگزین اقدامات درمانی در آمریکا شوند. بودجه بهداشتی معمولاً محدودتر از این ارقام است و این قید و بند وجود دارد که تنها برای مردم یک کشور ثروتمند یا فقط برای دستهای خاص از مردم در کشورهای فقیر هزینه شود. دوم، ما اغلب طیف گستردهای از گزینهها را در اختیار داریم. نکته سوم و مهمتر اینکه نوع مداخلات بهداشتی تحت بررسی به حدی گسترده است که مقایسههای مستقیم و «منطقی» بین تأثیرات دو مداخله را دشوار میسازد.
اقتصاددانان حوزه سلامت و فیلسوفان اخلاق پاسخی برای هر سه مسئله فوق یافتهاند. آنها از معیارهای بهداشتی بسیار قوی برای مقایسه ارزش فواید هر مداخله استفاده میکنند. شاخص استاندارد در زمینه سلامت جهانی، «تعداد سالهای عمر تعدیلشده برحسب ناتوانی» (DALY، دالی) است. این معیار نامطلوب بودن شرایط بهداشتی را سنجیده و برابر با مجموع تعداد سالهای از دسترفته عمر به دلیل شرایط نامطلوب و تعداد سالهای زندگی توأم با ناتوانی ضرب در عددی است که شدت ناتوانی را نشان میدهد. برای مثال شرایطی که باعث میشود یک فرد 5 سال پیش از موعد دچار مرگ زودرس شود و 10 سال آخر عمر خود را با ناشنوایی سپری کند، برابر با 5 + (10 x 33.3%) = 8.33 DALYs ارزشگذاری میشود.
مشکلات و پیچیدگیهایی در رابطه با محاسبه دالی وجود دارد که به ایجاد نسخههای نسبتاً متفاوت این معیار و برخی معیارهای دیگر با عنوان کالی (QALY) منجر شده است. مهمترین پرسش در این میان اندازه وزنهایی است که شدت رنج کشیدن از یک ناتوانی خاص را به طور میانگین نشان میدهند. همچنین ملاحظاتی در مورد نرخ تنزیل (discount rate) و وزن سنی (age weighting) وجود دارد. انتخاب اعداد منطقی و متفاوت در مورد این پارامترها ممکن است مقدار دالی را چند درصد یا به اندازه ضریب دو تغییر دهد. بنابراین دالی را باید به عنوان یک معیار تقریبی از عدم مطلوبیت شرایط مختلف بهداشتی در نظر گرفت. شاید این طور به نظر برسد که اندازهگیری این معیار تقریبی فایده چندانی نخواهد داشت. اگر تفاوت اثربخشی هزینه بین مداخلات بهداشتی نیز در حدود ضریب دو باشد این سخن مصداق پیدا میکند، اما از آنجا که ضریب فوق اغلب در اندازه صد یا بیشتر است بنابراین معیار تقریبی دالی برای انجام مقایسههای کلیدی کاملاً کافی به نظر میرسد.
حال اجازه دهید با نگاهی به مثال تأمین بودجه برای پیشگیری یا درمان HIV و ایدز در دنیای واقعی هر سه دغدغه فوق را رفع کنیم. چهار نوع مداخله بهداشتی را در نظر میگیریم: درمان جراحی سارکوم کاپوزی (بیماری معرف ایدز)، درمان ضدویروسی برای مقابله با ویروس در افراد مبتلا، پیشگیری از انتقال HIV از مادر به کودک در دوران بارداری، توزیع کاندوم برای جلوگیری از انتقال عمومی و آموزش گروههای پرخطر مانند کارگران جنسی. در ابتدا چندان مشخص نیست که تأمین بودجه کدامیک از این مداخلات بهتر خواهد بود و شاید اینطور فرض شود که اهمیت آنها تقریباً برابر است. با این حال ویرایش دوم کتاب «اولویت کنترل بیماری در کشورهای در حال توسعه» (که از این پس DCP2 خوانده میشود) - به عنوان اثری خلاصه و موجز درباره اثربخشی هزینه در سلامت جهانی - برآورد اثربخشی این مداخلات را به شرح تصویر زیر نشان میدهد:
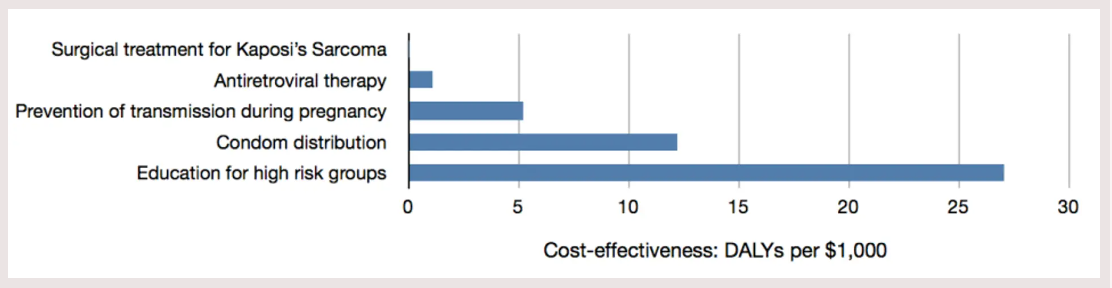
به تفاوتهای گسترده بین اثربخشی مداخلات توجه کنید. در مقیاس کنونی درمان سارکوم کاپوزی بر روی نمودار قابل مشاهده نیست، اما توجه داشته باشید که این روش (کماثر) در یک کشور ثروتمند اثربخش محسوب میشود. تخمین زده میشود که درمان ضدیروسی 50 برابر مؤثرتر از درمان سارکوم کاپوزی است. پیشگیری از انتقال در دوران بارداری نیز 5 برابر مؤثرتر از این درمان است. از سوی دیگر توزیع کاندوم حدود دو برابر و آموزش برای گروههای پرخطر نیز به همان میزان مؤثرتر از درمان سارکوم کاپوزی است. در مجموع برآورد میشود که بهترین نوع این مداخلات 1400 برابر مؤثرتر از بدترین نوع آنها یا به عبارتی بیش از 1400 برابر بهتر از بودجهای است که باید در کشورهای ثروتمند هزینه شود.
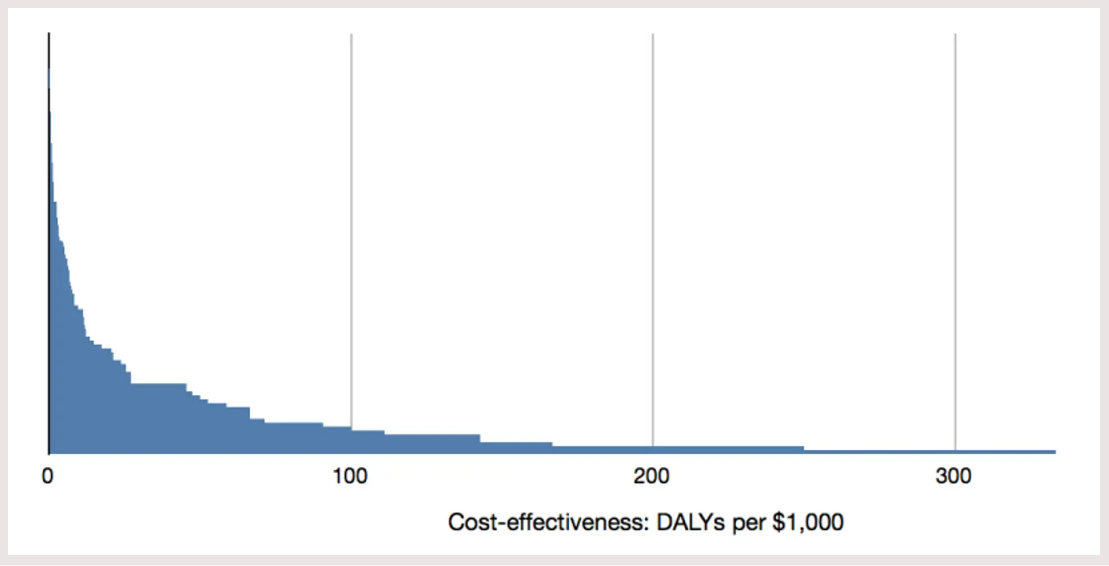
اگر مقایسه بین مداخلات معطوف به انواع مختلف بیماری (و نه فقط ایدز) شود، این اختلاف حتی بیشتر خواهد شد. DCP2 اثربخشی هزینه برای 108 مداخله بهداشتی را طبق نمودار زیر برآورد کرده که از کماثرترین تا مؤثرترین آنها نمایش داده شده است.
برای مطالعه:
در این نمونه بزرگتر مداخلات بهداشتی، اختلاف بین اثربخشی هزینهها حتی بیشتر از قبل شده است. کماثرترین مداخله در این تجزیه و تحلیل همچنان درمان سارکوم کاپوزی است اما در عین حال مداخلاتی نیز وجود دارند که ده برابر مقرون به صرفهتر از آموزش گروههای پرخطر هستند. در مجموع مداخلات در بیش از چهار مرتبه بزرگی توزیع شدهاند و از عدد 0.02 تا 300 دالی به ازای هر 1000 دلار (با میانگین 5) متغیر هستند. بنابراین انتقال بودجه از کماثرترین به مؤثرترین مداخله 15 هزار برابر منفعت ایجاد میکند و حتی انتقال آن از مداخله بینابینی به مؤثرترین آنها نیز حدود 60 برابر منفعت خواهد داشت. همچنین قابل مشاهده است که به دلیل نامتقارن بودن توزیع (چولگی)، مؤثرترین مداخلات منفعت بیش از حد ایجاد خواهند کرد. طبق دادههای DCP2 اگر همه این مداخلات به طور مساوی تأمین بودجه شوند، 80 درصد از منافع توسط 20 درصد مداخلات برتر حاصل خواهد شد.
لازم به ذکر است که این ارقام صرفاً برآوردی از اثربخشی هزینه هستند و شاید بین مقادیر واقعی و اصلی اثربخشی هزینه اختلاف کمتری وجود داشته باشد. با این وجود حتی اگر مؤثرترین مداخلات یک دهم آنچه این ارقام نشان میدهند مؤثر بوده و کماثرترین آنها ده برابر بهتر از ارقام ظاهرشده باشند، باز هم ضریب 150 بین آنها وجود خواهد داشت.
به علاوه تعدادی مداخلات بهداشتی در گذشته وجود داشتهاند که از هر یک از مداخلات مورد مطالعه در DCP2 مؤثرتر عمل کردهاند. برای مثال پیشرفتهای حاصله در مورد نجات زندگیهای از دسترفته بر اثر بیماریهای قابل پیشگیری با واکسن، اسهال (diarrhea)، مالاریا (malaria) و آبله (smallpox) را در نظر بگیرید که در نمودار زیر به شکل خلاصه آمده است.
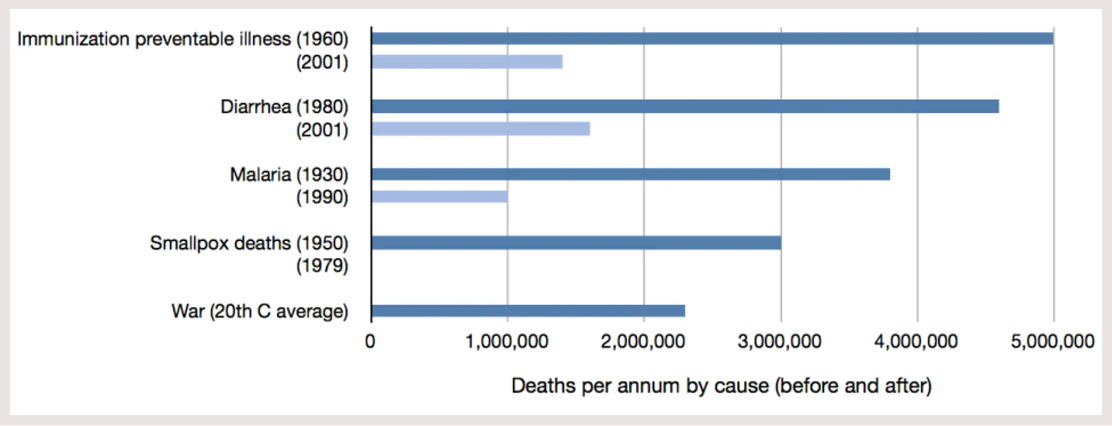
در همه موارد، مداخلات به کاهش حداقل 2.5 میلیون مورد مرگ و میر در سال منجر شده است. جهت کمک به خوانندگان برای درک حجم و بزرگی این دستاوردها یک میله نهایی به نمودار اضافه شده که میانگین تعداد سالانه مرگ و میر ناشی از جنگ و نسلکشی در طول قرن بیستم (2.3 میلیون) را نشان میدهد. بنابراین در هر یک از این چهار حوزه بیماری، مداخلات بهداشتی جان افراد بیشتری را نسبت به زمان صلح جهانی پایدار نجات داده است.
در عین حال این دستاوردها به نحوی بسیار ارزان و کمهزینه حاصل شده است. برای مثال در مورد آبله، هزینه کل ریشهکنی بیماری حدود 400 میلیون دلار تخمین زده میشود. از آنجا که تاکنون بیش از 100 میلیون مبتلا نجات یافتهاند، کمتر از 4 دلار برای نجات هر فرد هزینه شده که برتری قابل توجهی نسبت به همه مداخلات موجود در DCP2 دارد. به علاوه ریشهکنی بیماری باعث صرفهجویی مقادیر قابل توجهی پول شده است. پیش از این سالانه تقریباً 70 میلیون دلار در کشورهای در حال توسعه برای واکسیناسیون روتین و درمان آبله هزینه میشد و هر سال هزار میلیون دلار به دلیل کاهش بهرهوری از دست میرفت. حتی در کشوری چون آمریکا نیز واکسیناسیون و مراقبت از آبله قبل از ریشهکنی سالانه 150 میلیون دلار هزینه تحمیل میکرد. بنابراین طرح ریشهکنی باعث شد تا هر سال جان افراد بیشتری نسبت به جانباختگان ناشی از جنگ نجات یابد، در حالی که مقدار زیادی پول هم برای خیران و گیرندگان صرفهجویی شد. این گواهی عالی بر میزان اثربخشی هزینه سلامت جامعه است.
بُعد اخلاقی اثربخشی هزینه در سلامت جهانی
در مثالهای فوق شاهد بودیم که مقدار اثربخشی هزینه تا چه حد میتواند در نظام سلامت جهانی متنوع باشد. کماثرترین مداخله در مورد HIV/ ایدز، کمتر از 0.1 درصد از ارزش مؤثرترین مداخله را تولید میکند و با در نظر گرفتن انواع مختلف بیماری این رقم به کمتر از 0.01 درصد کاهش مییابد. بنابراین نادیده گرفتن اثربخشی هزینهها را نباید به منزله از دست رفتن 10 یا 20 درصد از ارزش بالقوهای که یک بودجه سلامت میتوانست به بار آورد، بلکه باید به معنای از دست رفتن 99 درصد ارزش یا بیشتر تعبیر کرد. حتی انتخاب مداخله بینابینی نیز ممکن است 85 درصد از ارزش بالقوه را هدر دهد. در دنیای واقعی این به منزله مرگ صدها، هزاران یا میلیونها نفر به دلیل ناکامی در اولویتبندی هزینههاست. در مواردی غیر از نجات جان نیز این به معنای زندگی هزاران یا میلیونها نفر توأم با شرایط ناتوانی جسمی است.
با وجود آنکه سایر مسائل اخلاقی (نظیر عدالت و برابری) در نظام سلامت جهانی نیز قطعاً از اهمیت بالایی برخوردار هستند، اما معمولاً اهمیت کمتری نسبت به این قضیه (اثربخشی هزینه) دارند. برای مثال شاید به دلایل عدل و انصاف شایسته نباشد که درمان یک میلیون نفر در شهری نسبتاً مرفه نسبت به درمان همان تعداد از افراد که بین شهر و مناطق روستایی نسبتاً فقیرتر پراکنده شدهاند، در اولویت قرار گیرد. اما این مسئله چندان حادی نیست که 99 درصد از ارزش را از بین ببرد. هرچند اطلاع از نحوه لحاظ کردن سایر موضوعات اخلاقی در تصمیمگیری یک مسئله مهم و دشوار است، اما در حال حاضر قضیهای بنیادیتر، واضحتر و مهمتر را نادیده گرفتهایم: تصمیمگیری برای کمک به افراد بیشتر به جای افراد کمتر، جهت تولید فواید سلامتی بیشتر به جای فواید کمتر.
نگاهی به چالشهای اثربخشی هزینه در سلامت جهانی
اثربخشی هزینه در نگاه برخی افراد اصلاً به عنوان یک قضیه اخلاقی شمرده نمیشود، چرا که به حدی عادی تلقی میشود که گویی شبیه یک مسئله صرف اجرایی است. اما این نگاهی اشتباه است. کسانی که درباره نحوه هزینهکرد بودجههای بهداشتی تصمیمگیری میکنند، مسئولیت جان یا معیشت دیگران را در اختیار دارند و به معنای واقعی کلمه در حال گرفتن تصمیمات مرگ یا زندگی هستند. چنانچه اثربخشی هزینه در این نوع تصمیمات لحاظ نشود، هزاران یا میلیونها نفری که میتوانستند زنده بمانند جان خود را از دست میدهند و تنها عده قلیلی به بهای مرگ این افراد جان سالم به در میبرند. این اتفاق معمولاً نه از روی تبعیض و تعصب بلکه به دلیل ناگاهی درباره اهمیت اثربخشی هزینهها رخ میدهد، گرچه تأثیرات آن به همان اندازه جدی است.
برخی اعتقاد دارند که پیامدها و عواقب حاصله تنها موضوع مهم ماجرا نیست و (برای مثال) عمل صالح یا اجتناب از تضییع حقوق نیز اهمیت دارد. با این حال همه نظریات اخلاقی معتبر بر این باورند که پیامدهای حاصله یک درونداد مهم در زمینه تصمیمگیری اخلاقی هستند، به ویژه زمانی که در مورد سرنوشت زندگی یا مرگ هزاران نفر تصمیمگیری میشود. در واقع این دقیقاً مصداق مواردی است که طی آن تضییع حقوق شاید جایز شمرده شود. اما در مطالعات کنونی هیچ منافاتی بین تولید یک خیر بسیار بزرگتر (نجات جان شمار زیادی از مردم) و عمل صالح یا اجتناب از تضییع حقوق مردم دیده نشده است. بنابراین پیامدها از اهمیت اخلاقی بالایی برخوردار هستند بدون آنکه هیچ عامل اخلاقی دیگری در جهت مخالف آن ظاهر شود. در نتیجه طرفداران همه نظریات باید در مورد الزامات اخلاقی تأمین بودجه برای مؤثرترین مداخلات به اتفاق نظر برسند.

به علاوه شاید نگرانیهایی در زمینه نحوه تخمین فواید حاصل از مداخلات مختلف بهداشتی وجود داشته باشد. برای مثال برخی ممکن است درباره وزن خاص ناتوانی یا روش استخراج این وزنها، تنزیل منافع بهداشتی یا وزندهی به منافع بسته به سن گیرندگان یا مسائل دیگر از قبیل اینکه آیا عدالت و برابری باید لحاظ شود یا خیر، اختلاف نظر داشته باشند. با این حال هیچ یک از این موارد منافات جدی با هدف اصلی این مقاله ندارد. نگارنده نیز دارای نگرانیهای مشابهی است، اما همانطور که قبلاً ذکر شد انتخابهای عملی که با آن روبرو هستیم اغلب شامل ضرایب ده یا بیشتر بین مداخلات مختلف هستند و بنابراین هیچ یک از تغییرات ذکرشده در اینجا رتبهبندیها را چندان تغییر نمیدهند. کسانی که نگران جزئیات اندازهگیری اثربخشی هزینه هستند باید به جای سوزاندن تر و خشک با هم که به مرگ غیرضروری هزاران نفر منتهی میشود، در بهبود این اقدامات به جامعه اثربخشی هزینه کمک کنند.
دلیل دیگری که شاید افراد را از ابتدا نسبت به اولویتبندی براساس اثربخشی هزینه بدگمان کند، اشتباه گرفتن آن با تجزیه و تحلیل هزینه - فایده (CBA) است. دومی یک روش اولویتبندی اقتصادی است که به این ترتیب حاصل میشود: تعیین فواید برای هر فرد برحسب اینکه چند دلار میخواهد بپردازد، جمع زدن این فواید و سپس تقسیم آنها بر کل هزینهها به منظور تولید نسبت هزینه - فایده به واحد دلار. این روش از نظر اخلاقی قابل اطمینان نیست، چرا که فواید حاصله برای افراد (یا گروههای) پولدار را بالاتر از فواید مشابه برای افراد (یا گروههای) فقیرتر ارزیابی میکند چونکه ثروتمندان حاضرند پول بیشتری را در ازای یک منفعت خاص پرداخت کنند.
با این حال اثربخشی هزینه که در این مقاله تشریح شد، ماهیت بسیار متفاوتی دارد و به تجزیه و تحلیل اثربخشی هزینه (CEA) معروف است. این تحلیل فواید و منافع را به دلار تبدیل نمیکند، بلکه صرفاً معیاری خام از فواید در واحدهایی چون «دالی به ازای هر دلار» یا «تعداد زندگی نجاتیافته به ازای هر دلار» است. بنابراین ثروت دریافتکنندگان از جمله دروندادهای تحلیل نیست و برای مداخلاتی که به نفع ثروتمندان است تبعیض قائل نمیشود.
همچنین شاید بدگمانی نسبت به اثربخشی هزینه به این خاطر باشد که بین دلار و سلامتی (یا حتی خود زندگی) ارتباط برقرار میکند. بده بستان بین ارزشهای به اصطلاح مقدس نظیر حیات و زندگی با ارزشهای غیرمقدس چون پول بسیاری از افراد را از لحاظ اخلاقی دچار مشکل میکند. اما چنین بده بستانی در تجزیه و تحلیل اثربخشی هزینه صورت نمیگیرد و در مقابل محدودیت بودجهای از ارقام ثابت دلاری وجود دارد.

نسبتهای اثربخشی هزینه تعیین میکند که در صورت هزینه کردن پول برای مداخلات مختلف (برای مثال نجات جان هزار یا ده هزار نفر) چه مقدار منفعت ممکن است به طور سببی حاصل شود. بنابراین تنها مقایسه بین این منافع انجام میشود. اینکه آیا هزینه کردن بودجه برای نجات جان ده هزار نفر ارزش دارد یا خیر، جزو این تجریه و تحلیل نیست.
در پایان باید گفت...
در بسیاری از موارد نادیده گرفتن اثربخشی هزینه در نظام سلامت جهانی به معنای از دست رفتن کل ارزشی است که میتوانست ایجاد شود. بنابراین الزامات اخلاقی تأمین بودجه برای مؤثرترین مداخلات احساس میشود. این صرفاً به معنای اجرای مداخلات جاری به مؤثرترین شیوه ممکن نیست، چرا که پیشرفتهایی که میتوان در یک مداخله خاص بدست آورد در مقایسه با مؤثرترین مداخلات بسیار ناچیز هستند. در واقع این به معنای جستجوی فعالانه مداخلاتی است که مجاز به تأمین و کمک مالی آنها هستید و هدایت کردن بخش عمدهای از بودجه به سمت بهترین آنهاست. در حالت ایدهآل، گسترش دامنه مداخلات تحت بررسی برای دربرگرفتن همه مواردی که تجزیه و تحلیل شدهاند نیز در اثربخشی هزینه گنجانده میشود.
پیامد اصلی درک الزامات اخلاقی اثربخشی هزینه، مصرف کردن بودجهها به گونهای است که منافع سلامتی بزرگتر، نجات جان افراد بیشتر و پیشگیری یا درمان شرایط ناتوانی جسمی را به بار آورد.
با این حال یک واقعیت بسیار جالب نیز درباره تأمین بودجه سلامت جهانی آشکار میشود: اگر بتوان جان هزار نفر را با یک مداخله بهداشتی نجات داد و با هزینهای برابر جان ده هزار نفر با مداخله دیگری نجات پیدا کند، در این صورت انتقال بودجه از اولی به دومی جان 9 هزار را نجات میدهد. بنابراین صرف انتقال بودجه از یک مداخله به مداخلهای مقرون به صرفهتر میتواند تقریباً معادل با اضافه کردن مقدار برابری از بودجه اضافی منفعت ایجاد کند. این غیرشهودی است چرا که وقتی یک گزینه فقط 10 یا 30 درصد بهتر از دیگری است صدق پیدا نمیکند. اما وقتی مثل موارد نظام سلامت جهانی گزینهای 10 یا 100 برابر بهتر از دیگری است، هدایت بودجه به قدری اهمیت مییابد که تقریباً معادل با اضافه کردن بودجه جدید و مستقیم به مداخله برتر است. در مواقع بحران جهانی و تقلیل بودجهها لازم است از نحوه هزینهکرد بهینه بودجه آگاهی داشته باشیم.
منبع: وب سایت givingwhatwecan

دیدگاه خود را بنویسید